
Появление сыпи на коже, кашель или чихание могут свидетельствовать об инфекции. За подобными проявлениями может скрываться аллергия, распространенная проблема у детей, особенно в дошкольном возрасте. Рассмотрим, как отличить аллергию от других болезней, определить причину реакции и оказать ребенку помощь.
Что такое аллергия у детей?
Аллергия – это сбои работы иммунной системы, при которых безвредные вещества воспринимаются как угроза. В норме защитные силы реагируют на опасность и нейтрализуют её. Однако при сбое безобидное для большинства людей вещество становится аллергеном и вызывает неадекватную реакцию организма.
Контакт с аллергеном провоцирует выработку иммуноглобулинов, антител, узнающих при повторной встрече «противника» и запускающих химическую реакцию для его обезвреживания. Однако организм фактически атакует не врага, а друга, что приводит к воспалению с различными проявлениями от кожной сыпи до тяжелых системных нарушений.
Причины аллергии у детей
Причины развития аллергии у отдельного человека до конца не ясны. Для одного вещества может быть опасным, для другого — безвредным или даже полезным. Однако некоторые факторы могут увеличить риск возникновения аллергии у детей.
- Наследственность. Если родителям свойственна аллергия, вероятность её возникновения у ребёнка велика. Иммунитет младенца может унаследовать склонности к повышенной чувствительности на некоторые вещества.
- Экология. Городской воздух, бытовая химия и искусственные добавки в продуктах питания наносят вред детскому организму. Вредные вещества в воздухе, который вдыхает ребёнок, могут вызывать воспаление дыхательных путей и провоцировать аллергию.
- Инфекции в раннем возрасте. Заболевания, вызванные вирусами и бактериями, могут подрывать силы иммунной системы. В некоторых случаях это может привести к перестройки иммунитета, и организм начнет воспринимать не опасные вещества как угрозы.
Ни одна из причин по отдельности, ни все вместе взятые не могут гарантированно спровоцировать аллергию у ребёнка. Иногда болезнь развивается без каких-либо заметных предпосылок.
Основные аллергены

Реакции организма малыша бывают на множество веществ, чаще всего белков.
- Пищевые аллергеныК продуктам питания относятся молоко, яйца, орехи, рыба, клубника и даже шоколад.
- Бытовые аллергены. Клещи домашней пыли, живущие в коврах, подушках, одеялах, мебельной обивке, игрушках и других вещах, с чем связаны?
- Пыльцевые аллергены. В период цветения связаны с пыльцой растений.
- Эпидермальные аллергены. В основном это шерсть животных, но могут встречаться чешуйки кожи, включая человеческую.
- Грибковые аллергены. Грибковые возбудители, такие как плесень и дрожжи, могут вызывать аллергию.
- Лекарства. Простой сироп от кашля или температуры вместо улучшения может вызвать новые неприятности. Родителям нужно рассказывать доктору обо всех странных реакциях на лекарства, чтобы не сталкиваться вновь с вредным средством.
Источники проникновения аллергенов в детский организм.
- С пищей. Пищевая аллергия у малышей часто возникает из-за недостаточного развития иммунитета и обычно проходит по мере взросления. Но некоторые продукты, такие как орехи или рыба, могут вызывать аллергию на всю жизнь.
- Через дыхательные пути: Поllen, dust, частицы слюны и кожи животных (а не шерсть непосредственно) – все это составляющие обычной пыли. Пыльца растений провоцирует сезонную аллергию — поллиноз, который обостряется во время цветения. Домашняя пыль с клещами или выделениями животных могут вызывать симптомы круглый год.
- Через кожу и слизистые. Кремы, стиральный порошок, металлы – всё, что контактирует с кожей. Аллергия часто возникает на ароматизаторы в косметике или отдушки в бытовой химии. Для ухода за кожей детей лучше выбирать гипоаллергенные средства, а детскую одежду стирать специальными порошками марки 0+.
- Укусы насекомых. Аллергия возможна даже на укус комара. Чаще всего ее провоцируют укусы пчел, ос и других насекомых. Возможен сильный отек, а в тяжёлых ситуациях — анафилактический шок, угрожающий жизни.
Симптомы аллергии у ребенка
Аллергия опасна тем, что симптомы могут быть похожи на проявления других болезней. Реакция организма не всегда проявляется сразу и ярко. Например, небольшая сыпь на коже младенца после применения нового крема или порошка может показаться потницей или опрелостью. Только после неудачных попыток решить проблему можно заподозрить аллергическую реакцию.
Разнообразие проявлений аллергии — от несущественных до опасных для жизни — может запутать родителей. Чтобы быть готовыми к любым симптомам, необходимо изучить возможные варианты проявления аллергии у ребенка.
Признаки аллергических реакций
Кожные проявления. Это сыпь, зуд, покраснение, сухость и отек. Часто встречается контактный дерматит, который проявляется зудом, болезненностью, покраснением, появлением пузырьков или мокнутием. Чем дольше длится процесс, тем разнообразнее проявления и сложнее выявить причину.
Респираторные симптомы. Чихание, насморк, заложенность носа, кашель и одышка могут быть признаками респираторной аллергии. Поллиноз, или сезонная аллергия, вызывает насморк, зуд в носу и слезотечение. В тяжелых случаях аллергии может развиться астма, которая проявляется приступами удушья и свистящим дыханием.
Желудочно-кишечные реакции. К проявлениям относятся боли в животе, запор, диарея, рвота и сыпь вокруг рта. Подобные реакции иногда возникают почти сразу после употребления аллергенов, например, орехов или морепродуктов. У младенцев с аллергией на белки коровьего молока могут наблюдаться колики, частые срыгивания, запоры или кровь в стуле.
Глазные симптомы. Покраснение глаз, слезотечение и зуд появляются при контактной аллергии или респираторной форме, вызванной пылью или пыльцой. Отёк век и светобоязнь могут дополнять эти симптомы, что особенно выражено весной и летом.
Анафилактический шок. Это редкое, но опасное состояние, требующее немедленной медицинской помощи. К симптомам относятся резкое снижение давления, нарушение сердечного ритма и потеря сознания. Часто анафилаксия возникает после укусов насекомых, приёма некоторых лекарств или употребления опасных продуктов.
Как отличить аллергию от других заболеваний
Хотя симптомы аллергии могут быть похожи на простуду, инфекционные заболевания или другие состояния, есть отдельные признаки, которые указывают на аллергию.
- Отсутствие повышенной температуры. Аллергия нередко отличается от инфекций отсутствием лихорадки. При чихании, насморке или кашле без температуры возможна аллергическая реакция. Иногда из-за сильного стресса для организма аллергия может сопровождаться субфебрильной температурой – небольшим повышением до 37,5 °C.
- Продолжительность симптомов. При аллергии симптомы, такие как насморк, кашель или зуд глаз, могут сохраняться недели и даже месяцы при постоянном контакте с аллергеном. Простудные и вирусные заболевания протекают короче — от нескольких дней до двух недель. Если у ребёнка нет улучшений даже после стандартного лечения простуды, стоит задуматься об аллергии. Например, длительный насморк, усиливающийся в определённые сезоны, часто связан с пыльцой растений.
- Связь с внешними факторами. Аллергия часто развивается из-за специфического раздражителя, например, пыльцы растений, некоторых продуктов или косметики. Если симптомы проявляются, скажем, только в определённое время года или после общения с животными, это может указывать на аллергическую реакцию.
- Тип и длительность высыпаний. Высыпания аллергического характера часто сопровождаются зудом и возникают после контакта с провоцирующим веществом. Например, крапивница появляется через несколько минут или часов после контакта с раздражителем и представляет собой характерные красные пятна, которые сливаются между собой. В отличие от высыпаний инфекционного характера (например, при кори или ветряной оспе), которые развиваются поэтапно и сопровождаются другими признаками болезни, такими как температура, недомогание.
Когда необходимо провести проверку на аллергию у ребёнка?
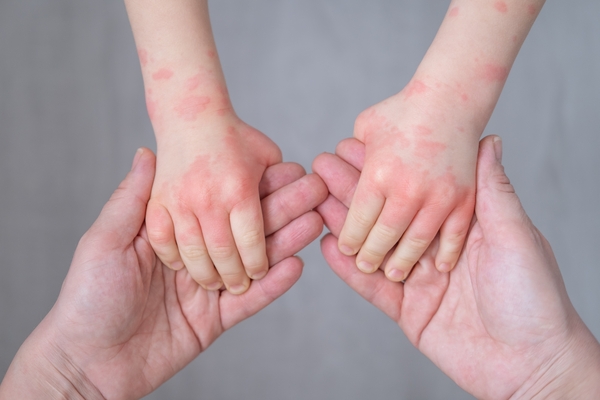
Для предотвращения осложнений и скорейшего начала лечения важно своевременно выявить аллергию.
Обратитесь к специалисту, если наблюдаете у малыша такие симптомы:
Повторяющиеся признаки без видимых причин. Высыпания, насморк или кашель без признаков простуды и контакта с больными могут быть симптомами аллергии. Так, затяжной насморк, не поддающийся лечению, часто связан с ингаляционными аллергенами, например, пыльцой или пылью. Родителям необходимо обращать внимание на повторяемость таких проявлений и их связь с определёнными факторами.
✓ Симптомы усиливаются в определённых ситуациях. Усиление кашля, зуда или насморка после уборки, контакта с животными, пребывания на природе или употребления некоторых продуктов – тревожный признак. В подобных ситуациях аллергенный фактор ясен, и нужно посетить врача.
✓ Симптомы связаны с едой. Сыпь, отеки или проблемы с пищеварением после употребления молока, яиц или рыбы могут свидетельствовать о пищевой аллергии у ребенка. Важно исключить и перекрестные реакции, к примеру, между цветочным пыльцой и некоторыми фруктами.
Ещё одним поводом проверить ребёнка на аллергию может быть… семейная предрасположенность. У малышей выше риск аллергии, если у родителей или близких родственников есть аллергия или астма. Даже без симптомов можно обратиться к врачу для оценки рисков и получения рекомендаций по профилактике, например, по введению прикорма или снижению контакта с потенциальными аллергенами.
Как поступить при подозрении на аллергию у ребёнка?
Обратитесь к врачу для постановки диагноза и назначения обследования. Чтобы полегчить общение и найти аллерген, приготовьтесь к его вопросам.
Родителям следует максимально подробно и точно рассказать об ухудшении самочувствия малыша, о том, что его беспокоит и при каких обстоятельствах.
Соберите и задокументируйте максимально возможное количество сведений для постановки диагноза.
Наблюдение за симптомами
Обратите внимание на повторяющиеся или сохраняющиеся симптомы. Запишите, когда и сколько времени их проявление длится. Например, если у ребёнка каждый раз после прогулки в парке весной начинается насморк, это может быть связано с пыльцой.
Важно принимать во внимание и интенсивность проявлений болезни. Аллергия часто вызывает зуд, который мешает ребёнку спать или делает его раздражительным. Если симптомы усугубляются в определённых ситуациях — после еды, контакта с животными или использования косметики — это может помочь найти аллерген.
Важно наблюдать за подобными закономерностями, чтобы понять причину проблемы.
Журнал питания и среды обитания.
Ведение записей о ребенке может показаться ненужным расходом сил и времени, ведь всё важное вроде бы запоминается. Однако на самом деле это не так. Вы обнаружите, что своевременная фиксация деталей позволяет выявить немало важного.
Ведение дневника – ценное средство для установления связи между симптомами и провоцирующими их факторами. В нём рекомендуется фиксировать:
- что ест ребёнок,
- с чем и кем контактирует,
- какие симптомы в результате проявляются.
Если сыпь возникает спустя час после еды (молочные продукты или орехи), это может свидетельствовать о пищевой аллергии. Полноценные записи позволят доктору понять природу реакции и назначить дополнительные исследования.
Важно учитывать не только питание, но и факторы внешней среды: прогулки в разное время года, общение с животными, применение новых косметики или моющих средств. Запишите Полное наименование моющих средств и косметических товаров. сфотографируйте Упаковка предметов. Если насморк возникает дома, возможно, причиной являются домашние аллергены: пыль, шерсть животных или их пища.
Внимательность родителей и их поэтапный учет симптомов — залог точного выявления и лечения аллергии.
Как выявить аллерген у ребенка

Тактика лечения будет зависеть от того, что вызывает аллергическую реакцию у малыша. Поэтому важно правильно определить аллерген. Для его поиска применяются разные методы: медицинские тесты и изменение рациона. Подход подбирают индивидуально, учитывая возраст ребёнка, симптомы и возможные причины реакции.
Методы диагностики аллергии.
Найти аллерген – задача непростая.
Элиминационная диета
Изменения в еде могут быть не только лечением, но и диагностикой. При подозрении на пищевую аллергию применяют метод исключения продуктов из детского питания. В течение двух-четырех недель удаляют один или несколько потенциальных аллергенов, например, молоко, яйца или рыбу. Родители следят за состоянием ребёнка и отмечают, появились ли изменения.
Если состояние улучшится, ограничение в рационе останется лечебным средством.
Применять этот подход нужно с осторожностью, особенно в случае маленьких детей. Питание малышей должно оставаться полноценным. Долговременное исключение продуктов может вызвать недостаток необходимых питательных веществ. Элиминационную диету следует проводить под наблюдением врача, который поможет правильно заменить исключённые продукты и предотвратить негативные последствия для здоровья ребёнка.
Обследования и анализы для выявления аллергенов
К сожалению, пока не существует единого метода определения точной природы аллергической реакции у ребенка. Представляем некоторые используемые при диагностике аллергии способы:
Кожные пробы и прик-тесты
На кожу, обычно на предплечье или спину, наносят крошечные дозы различных аллергенов. Для этого используют капли растворов аллергенов, вводя их с помощью царапин или внутрикожно. Через 15-20 минут появляется покраснение или припухлость – это указывает на чувствительность к конкретному веществу. Метод безопасен, но требует проведения в медицинском учреждении для предотвращения осложнений, например, сильной аллергической реакции. Кожные пробы не проводят у детей младше 3-5 лет или при обострении аллергии.
Анализ крови на иммуноглобулин Е (IgE)
В крови определяют уровень общего IgE И специфических иммуноглобулинов класса E, которые повышаются при аллергических реакциях. Этот анализ подходит для детей младшего возраста, у которых невозможно провести кожные пробы, или в случаях противопоказаний к ним. Также он безопасен для детей с тяжелыми аллергическими реакциями. По результатам анализа можно выявить к каким группам аллергенов имеется чувствительность, но достоверно подтвердить факт реакции именно на них не может. К тому же общий уровень IgE может быть повышен и при других состояниях. Потому необходимость в обследовании и его результаты должны быть определены и интерпретированы только специалистом совместно с клинической картиной.
Провокационные пробы
Это самый точный диагностический метод, выполняемый врачом в клинике. Пациенту дают маленькую порцию предполагаемого аллергена (например, еды или лекарства) и наблюдают за реакцией организма. Проба проводится, если предыдущие методы не дали результата. Важно проводить ее с осторожностью, так как возможна сильная аллергия, даже анафилаксия. Медицинская помощь должна быть доступна сразу.
Каждый метод обладает своими показаниями и ограничениями. Врач выбирает подходящий способ диагностики, руководствуясь возрастом ребёнка, характером симптомов и предполагаемым аллергеном. Своевременное и точное определение аллергии позволяет составить эффективный план лечения и профилактики.
Результаты тестов могут быть неоднозначными и нуждаются в интерпретации специалистом. Самостоятельное назначение теста бессмысленно. Реакция на тест не всегда указывает на клинически значимый аллерген. Поэтому результаты анализов рассматриваются совместно с симптомами и анамнезом пациента. Только врач определяет необходимые обследования для подтверждения диагноза.
Аллергия — испытание, но не судьба. Нужно следить за ребенком, консультироваться с врачами и выполнять их советы.
Выводы
- Аллергия — излишняя реакция иммунитета на вещества, обычно безопасные для организма, такие как пища, пыльца, медикаменты и другие.
- Аллергия проявляется высыпаниями на коже, проблемами с дыханием, раздражением глаз и болезнями желудка. Возможен анафилактический шок.
Если симптомы часто возвращаются и никак не проходят при контакте с чем-то конкретным, стоит проверить ребенка на аллергию. - Тщательно следите за проявлениями болезни и фиксируйте их в дневнике, куда также следует заносить информацию о питании и окружении ребёнка.
- Специальные медицинские тесты и элиминационная диета, назначенные врачом, помогают выявить аллерген у ребёнка.