
Человеческий организм функционирует за счёт согласованной работы дыхательной и сердечно-сосудистой систем, которые снабжают клетки кислородом и питательными веществами. Врачи регулярно контролируют важные показатели организма и фиксируют их в медицинской документации. После каждого визита к педиатру в амбулаторной карте ребёнка появляются буквенные сокращения с числовыми показателями рядом:
- ЧСС — частота сердечных сокращений.
- Ps — пульс.
- t° — температура тела.
- ЧДД — частота дыхательных движений.
- АД — артериальное давление.
- Вес.
- Рост.
- Окр. гр. — окружность грудной клетки.
- Окр. гол. — окружность головы.
Первые пять параметров отражают здоровье ребёнка и способствуют точной постановке диагноза при заболевании. Последние четыре – показатели гармоничного развития, которые обычно отмечаются в рамках плановых осмотров. здесь).
Сегодня мы расскажем о ЧДД у детей разных возрастовРассмотрим нормы и отклонения дыхания, его изменения при болезнях и ситуации экстренного вызова скорой помощи. Вкратце осветим и другие показатели: ЧСС, пульс, артериальное давление и температуру тела.
Содержание:
- Что такое ЧДД?
- Норма ЧДД у детей по возрастам
- Как подсчитать частоту дыхания у ребёнка?
- Отклонения от нормы
- Причины снижения ЧДД
- Причины повышения ЧДД
- ЧДД при температуре
- Когда следует посетить доктора?
- Затруднённое дыхание у детей: симптомы, факторы возникновения и действия мам и пап.
- Важные для жизни показатели у детей: частота сердечных сокращений, пульс и артериальное давление.
- Следите за здоровьем своего ребёнка, осуществляя регулярные проверки.
Что такое ЧДД?
YAKOBCHUK VIACHESLAV/Shutterstock.com
Дыхание включает в себя вдох и выдох. Количество полных циклов «вдох-выдох» за определенный промежуток времени, например, за минуту, называется частотой дыхания.
Норма ЧДД у детей по возрастам
Новорождённый делает от сорока до шестидесяти дыхательных движений за минуту из-за особенностей строения его лёгких. К моменту рождения у ребёнка сформировано приблизительно шестьдесят миллионов альвеол (в шесть раз меньше, чем у взрослого). Лишь к восьми–двенадцати годам их количество достигает необходимого — около трёхсот миллионов в каждом лёгком.
Альвеолы — это самое маленькое звено дыхательной системы, где происходит обмен газов: кровь выделяет углекислый газ и пополняется кислородом.
В развивающемся организме происходит более активное расщепление веществ, требующее большего объема кислорода. Регулярное, по сравнению со взрослой нормой, дыхание у детей представляется естественным явлением.
Ниже указаны нормативные частоты дыхания у детей разных возрастов.
| Возраст | ЧДД в минуту |
| Новорождённый (от рождения до 28 дней) | 40–60 |
| 1–6 месяцев | 35–45 |
| 7–12 месяцев | 35–40 |
| 1–2 года | 28–35 |
| 2–4 года | 28–30 |
| 4–6 лет | 24–26 |
| 7–9 лет | 21–23 |
| 10–13 лет | 18–20 |
| 14–15 лет | 17–18 |
| старше 15 лет | 16–18 |
⠀
Важно! В ночное время частота дыхательных движений снижается по сравнению с днем, но при физических нагрузках, нервном возбуждении или стрессе может возрасти.
Как подсчитать частоту дыхания у ребёнка?

Aquarius Studio/Shutterstock.com
Выбор способа подсчёта частоты дыхания (ЧДД) может быть сложным для родителей, так как врачи разных специальностей используют различные методики. Сотрудники скорой помощи и реанимации подсчитывают ЧДД за 30 или 15 секунд, а затем умножают результат на 2 и 4 соответственно. Такой подход позволяет быстро получить результат и сэкономить время для оказания неотложной помощи, однако родителям он может быть сложен из-за необходимости опыта.
Во время планового визита или при посещении педиатра по поводу болезни, не представляющей угрозы для жизни ребёнка, врач может подсчитывать ЧДД в течение минуты или дольше, чтобы малыш не обращал внимания на дыхание.
Например, врач может изображать измерение пульса или прослушивание сердца. Это помогает избежать погрешностей и получить более точный результат.
В домашних условиях родителям следует использовать такой же подход: не говорить ребенку, что будет изучаться его дыхание. Частоту дыхательных движений у младенцев удобнее считать во сне, а у детей постарше — когда они бодрствуют.
Пусть ребёнок немного отдохнёт, лежа на спине, 5–10 минут после игр, физических упражнений, мультфильмов или других событий, которые могут воздействовать на его чувства и дыхание.
После этой операции можно переходить к подсчёту ЧДД.
Возьмите ребёнка за запястье одной рукой, другую положите на живот или грудь. Скажите, что нужно проверить и подсчитать пульс. Наблюдайте за движением грудной клетки или живота.
У младенцев преобладает брюшной тип дыхания: во время вдоха и выдоха живот движется сильнее, чем грудная клетка. У мальчиков такой способ дыхания сохраняется на протяжении всей жизни. Девочки с возрастом начинают дышать грудью. С 1,5–2 до 5–6 лет у них наблюдается грудобрюшной тип дыхания, а затем — грудной.
Измерьте ЧДД у ребёнка три раза, найдите среднее значение из результатов или сложите все значения и разделите сумму на три.
Обращайте внимание на ритм вашего дыхания. Каждый выдох должен сопровождаться вдохом без длительных затиший. Исключение составляют младенцы первых месяцев жизни: их нервная и дыхательная системы незрелые, поэтому дыхание может быть нерегулярным, особенно во сне, с эпизодами отсутствия дыхания по 5–6 секунд.
Внимание!Детям старше определенного возраста расстройство дыхания является причиной посещения педиатра.
Отклонения от нормы

Halfpoint/Shutterstock.com
Выделяют три вида изменений ЧДД:
- Тахипноэ — ускоренное и поверхностное дыхание.
- Брадипноэ — редкое дыхание.
- Апноэ — отсутствие дыхания.
Часто отмечается увеличение частоты сердечных сокращений. Различают два вида этого явления: физиологический и патологический. Уменьшение темпа дыхания наблюдается при сбоях в функционировании дыхательного центра, который находится в головном мозге.
Если дыхание малыша стало реже обычного для его возраста, обязательно проконсультируйтесь с врачом.
Причины снижения ЧДД
У детей встречается редким явлением брадипноэ, которое возникает вследствие повреждения дыхательного центра в головном мозгу при тяжелых общих состояниях.
- Отравления острыми веществами (к примеру, медикаментами для сна).
- Уремия — это отравление организма продуктами распада, когда почки перестают нормально функционировать.
- Избыточное давление в мозговой полости вызвано опухолью, менингитом или травмой головы.
- Конечная фаза дыхательной недостаточности новорожденных.
- Серьезное нарушение работы печени, при котором орган не способен очищать кровь от вредных веществ.
- Длительное кислородное голодание (гипоксия).
- Шок и кома различной этиологии.
Причины повышения ЧДД

Syda Productions/Shutterstock.com
Частота дыхательных движений – переменчивый показатель, меняющийся под воздействием внешних факторов и зависящий от здоровья организма. Физиологическое тахипноэ возникает при физических нагрузках, эмоциональном напряжении, избыточном употреблении пищи.
Патологическая частота дыхательных актов — состояние с усилением частоты дыхания. Перевыполняется более чем на 10% и протяжённо держится. . Развивается у детей по следующим причинам:
- Заболевания органов дыхания инфекционного и воспалительного характера.
- Аллергии с отеком и сужением дыхательных путей.
- Бронхиальная астма.
- Отравление угарным газом.
- Инородное тело в дыхательных путях.
- Злокачественные опухоли органов дыхания и новообразования за пределами дыхательной системы, сужающие просвета больших бронхов.
- Гидроторакс — это скопление жидкости в плевральной полости, а пневмоторакс — скопление воздуха в той же области. Часто встречаются при травмах груди, переломах ребер и немедленном разрушении лёгкого.
- Респираторный дистресс-синдром новорожденных развивается у недоношенных младенцев из-за недостатка сурфактанта — вещества, вырабатываемого внутри альвеол и предотвращающего их склеивание.
- Гипертермия (повышение температуры тела).
- Сердечные заболевания (миокардит, кардиомиопатия и др.).
- Пороки сердца.
- Кровотечения.
- Анемия.
- Лейкозы.
- Сепсис.
- Наследственные болезни, приводящие к ослаблению мышц, участвующих в дыхании.
- Расстройства кислотно-щелочного равновесия организма (диабетический кетоацидоз, метаболический ацидоз и тому подобное).
- Инфекции, поражающие центральную нервную систему: столбняк, полиомиелит, бешенство, коклюш, ботулизм и др.
ЧДД при температуре

StoryTime Studio/Shatterstock.com
При гипертермии организм пытается остыть разными способами, например, увеличивая частоту дыхания. Через слизистую оболочку дыхательных путей выделяются влага и тепло, что снижает температуру тела. Повышение температуры на 1°С свыше 37°C приводит к учащению дыхания на 4 вдоха в минуту.
При высокой температуре важна оценка частоты сердечных сокращений. Каждый дополнительный градус повышает число ударов сердца на 10–20 в минуту.
Отношение частоты дыхательных движений к частоте сердечных сокращений помогает педиатрам оценить состояние дыхательной системы. При повышении температуры тела отношение может стать равным 1:3 или 1:2, что наводит врачей на мысль о воспалении лёгких.
Когда требуется визит к доктору?
Любые изменения в частоте, глубине или ритме дыхания малыша требуют обращения к врачу. срочно вызвать скорую помощь, если развились следующие состояния:
- У малыша редкое дыхание (брадипноэ).
- Внезапно ребенок захрапнул, лицо его посинело, и он потерял сознание.
- Кашель сопровождается посинением области носогубных углов.
- Высокая температура, устойчивая к обычным лекарствам, спровоцировала тахипноэ.
- Дыхание нарушалось после любых травм, в особенности черепно-мозговых и травм грудной клетки.
- У ребенка несколько дней был сильный, хриплый кашель, который стал слабеть, а потом вовсе исчез при высокой температуре.
- При несильной физической нагрузке наблюдается сильная одышка.
Добавьте в закладки наш каледрарь развития ребёнка от 1 месяца до 14 летВажно знать нормы развития, чтобы вовремя замечать отклонения в любой фазе роста ребенка.
Затрудненное дыхание у ребенка: симптомы, факторы возникновения и действия мам и пап

Red Fox studio/Shutterstock.com
Краткодышание — расстройство дыхания с ощущением недостатка воздуха, иногда достигающим удушья. Отличается сменой частоты, глубины и ритма вдохов и выдохов.
Дыхание может быть затруднено при вдохе, выдохе или обоих этих процессах.
Инспираторная одышкаХарактеризуется трудностью затяжки воздуха. Проявляется при врожденных сужениях гортани, попадании постороннего предмета в дыхательные пути, ложном и истинном крупе, воспалении трахеи и больших бронхов.
У грудничков инспираторную одышку можно распознать по кивкам головой и раздуванию крыльев носа. У детей старшего возраста вдох становится продолжительным, при дыхании задействуются дополнительные мышцы, ребенок сильно пытается втянуть воздух, появляется втяжение межреберных промежутков, пространства над ключицами и в подложечной области.
Экспираторная одышкаДанный симптом проявляется в виде затруднённого выдоха. В детском возрасте часто наблюдается при бронхиальной астме, бронхиолите, обструктивном бронхите и других поражениях мелких бронхов. Ребенок дышит с помощью мышц пресса, грудная клетка практически не участвует в акте дыхания. Для облегчения состояния может принять вынужденное положение — сидя на краю кровати, руки опираются на колени, корпус слегка наклонен вперёд.
При экспираторной одышке у ребенка могут быть свистящие хрипы, слышные издалека, и сильный кашель с небольшим выделением мокроты.
Эти симптомы указывают на развитие приступа удушья. Справиться с ним самостоятельно невозможно, нужно незамедлительно вызывать скорую помощь.
Эксперты проанализируют состояние ребенка, предоставят ему требуемую помощь прямо здесь и отправят его в больницу, если это необходимо. Без профессиональной медицинской поддержки ребенок может умереть.
Смешанная одышкаНе наблюдается признаков затрудненного дыхания. Является спутником пневмонии и бронхиолита (заболевания, характеризующегося воспалением мельчайших бронхов).
Важнейшие для жизни показатели у детей: частота сердечных сокращений, пульс и артериальное давление.
New Africa/Shutterstock.com
Частота сердечных сокращенийЧастота сердечных сокращений — число сокращений сердца в течение одной минуты. Врач может установить этот показатель несколькими методами:
- Определить при помощи фонендоскопа, прослушивая сердце.
- Проанализировав электрокардиограмму (ЭКГ).
- Во время проведения эхокардиографии (ЭхоКГ).
ПульсЭто реакция стенок артерий на выбрасываемый из сердца кровоток. Определяют её на крупных сосудах, доступных для прощупывания: на шее, в паху, на запястье, в подмышечной впадине, под коленом и на стопе. Врач оценивает количество пульсовых волн, их силу и сравнивает пульсацию на соответствующих участках тела ребёнка. В норме пульс соответствует частоте сердечных сокращений.
Артериальное давлениеАртериальное давление — важный показатель работы сердечно-сосудистой системы. Определяется с помощью тонометра на средней части предплечья обеих рук, а затем сравниваются результаты измерений.
Детям для измерения артериального давления применяют детские манжеты. Взрослые манжеты не подходят, поскольку результаты измерений окажутся неточными.
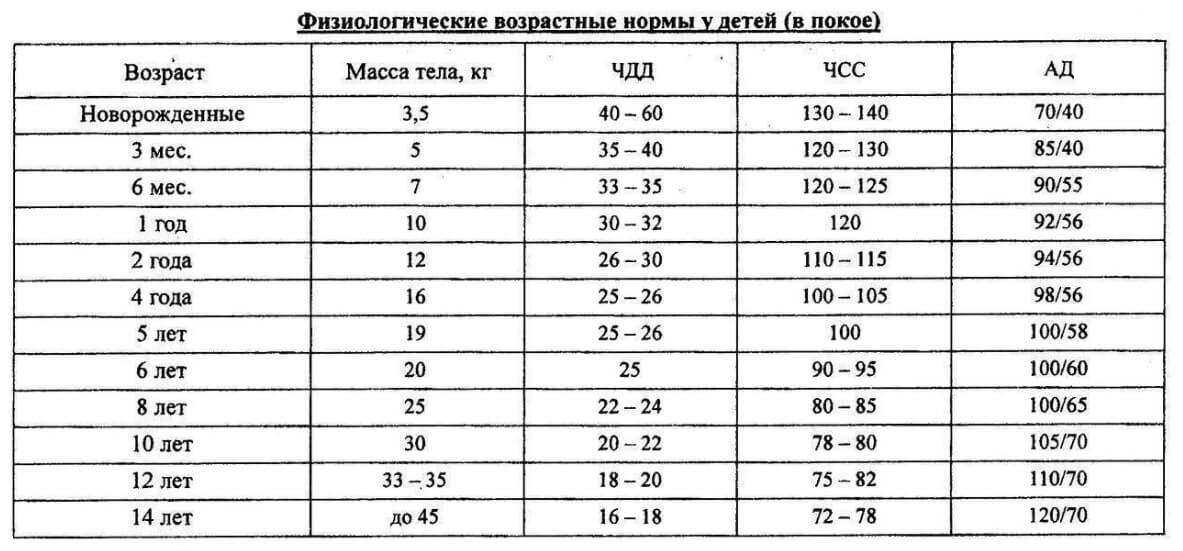
Таблица предоставляет информацию о нормах частоты сердечных сокращений (ЧСС) и артериального давления (АД) для детей разных возрастов.
Заботьтесь о безопасности ребёнка с приложением «Где мои дети»Сохраняйте контакт и следите за состоянием, где бы вы ни были.
Постоянное наблюдение — гарантия благополучия вашего малыша.
Каждый визит к педиатру сопровождается проверкой показателей здоровья ребёнка и внесением их в медицинскую карту. Частота дыхательных движений отражает общее самочувствие и работоспособность дыхательной системы.
Родители могут самостоятельно установить ЧДД ребенка и сравнить полученные данные с информацией из медицинской карты. Это позволит выявить любые отклонения от нормы и своевременно обратиться к специалистам за помощью.