
Пищевое отравление у ребёнка не всегда обусловлено употреблением в пищу несвежих продуктов, поэтому родителям необходимо очень внимательно относиться к самочувствию малыша при появлении у него тошноты, рвоты, диареи и болей в животе. Такой симптомокомплекс встречается при некоторых смертельно опасных заболеваниях, тяжёлых отравлениях грибами, растениями и химическими веществами.
Одолеть сильные отравления самостоятельно с помощью привычных методов просто невозможно! Эта статья поможет вам предотвратить развитие заболевания, эффективно помогать ребёнку при пищевом отравлении и вовремя заметить «тревожные звоночки».
Классификация пищевых отравлений: что представляет угрозу для ребёнка?

Zdan Ivan/Shutterstock.com
Для начала давайте с вами определимся, что же такое пищевые отравления. Это острые (редко хронические) незаразные заболевания, которые возникают при употреблении в пищу продуктов, содержащих большое количество определённых видов микроорганизмов или токсичные для организма человека вещества микробного или немикробного происхождения. В зависимости от причин и условий возникновения пищевые отравления разделяют на три больших группы.
Микробные
Являются самыми распространёнными и составляют в среднем около 95% случаев всех пищевых отравлений. В большинстве своём они протекают в лёгкой степени и не требуют специфического лечения. Но! В группу микробных пищевых отравлений входят тяжёлые и смертельно опасные болезни: сальмонеллёз, ботулизм и другие (о них мы поговорим в разделе «Признаки пищевого отравления у ребёнка»).
Токсикоинфекции (ПТИ)
Возникают при употреблении в пищу продуктов, содержащих большое количество живых клеток специфического возбудителя (условно-патогенные, потенциально патогенные и другие малоизученные бактерии) и эндотоксинов, которые они активно выделяют в процессе размножения и после гибели. ПТИ возникают остро, носят кратковременный характер и нетяжёлое течение.
Для этой группы отравлений характерны следующие особенности:
- Рост заболеваемости отмечается летом.
- Передаются только через пищу (заразиться ПТИ от больного человека нельзя).
- Внешний вид, запах и вкусовые характеристики продуктов значительно не меняются даже при высоком количестве патогенных микроорганизмов.
- ПТИ носят в основном массовый характер и охватывают группы детей, связанных общим источником питания (молочная кухня, пищеблок детского сада, школы или летнего лагеря).
- С момента употребления заражённой пищи до появления первых симптомов проходит от 4 до 24 часов.
- Большинство случаев ПТИ протекают легко, требуют только симптоматического лечения и проходят самостоятельно за 1–3 дня.
Токсикозы (интоксикации)
Обусловлены употреблением пищи, содержащей токсины бактерий, микроскопических грибков (микотоксикозы) или морских водорослей (фикотоксикозы) и редко содержащие живой инфекционный агент, так как он быстро гибнет в окружающей среде. Экзотоксины таких микроорганизмов хорошо переносят кипячение, низкие температуры, изменение кислотности окружающей среды и большие дозы соли.
Симптоматика и клиническая картина различных токсикозов обусловлены специфичностью экзотоксина, могут очень разниться и быть совершенно непохожими на пищевое отравление.
Немикробные
Для этой группы пищевых отравлений применяют ещё одну классификацию: случайные (распространены среди детей 1–6 лет) и преднамеренные (чаще всего встречаются среди подростков при попытках совершить суицид).
Отравление ядовитыми растениями и тканями животных

Источник: rospotrebnadzor.ru
Маленькие дети во время познания мира пробуют на вкус всё, до чего только дотянутся. На улице это могут быть части дикорастущих ядовитых растений или их семена: болиголов, белена, бузина, дурман, красавка, семена софоры и другие. Отравиться малыш также может некоторыми комнатными и приусадебными растениями. Угрозу несут листья диффенбахии и алоказии, плоды соланума, абсолютно все части олеандра, молочаи и другие.
Ещё одни представители царства живой природы, которые вызывают множественные пищевые отравления в летне-осенний период — это грибы. По данным Роспотребнадзора ежегодно в России регистрируется около 1 тыс. отравлений грибами. Пищеварительная система ребёнка ещё не обладает достаточным количеством ферментов для переваривания грибов, поэтому специалисты советуют не вводить их в рацион питания до четырнадцатилетнего возраста.
Советуем вам обязательно ознакомиться с материалом Съедобное-несъедобное: распознаём ядовитые грибы, ягоды и растения!
В период нереста икра, молоки и мясо некоторых видов рыб, обитающих на территории России, становятся ядовитыми. В них накапливается ципринидин, который вызывает у человека тошноту, диарею, сильные головные боли, затрудненное дыхание, онемение конечностей и параличи.
Маринка (в народе известная как «чёрная рыба») обитает на территории бывшего СССР в водоёмах Средней Азии и Казахстана. Усач водится на Кавказе, в Краснодарском крае, Крыму и Брянской области. В горных реках и озёрах Алтая можно столкнуться с ядовитым османом, а храмуля водится в основном на Кавказе. Местные жители знают этих рыб, жертвами отравлений чаще всего становятся приезжие рыбаки и их семьи, в том числе и дети. Родители, если вы не знаете какой-то вид рыбы, откажитесь от употребления её в пищу!
Отравления растительными и животными продуктами, ядовитыми при определённых условиях
Например, проросший (зелёный) картофель содержит соланин, ядра косточек вишни, персиков, абрикосов и некоторых других сливовых являются источником амигдалина, обладающего токсическими свойствами при определённых дозировках. Даже мёд, произведённый пчелами из нектара ядовитых растений, может стать причиной пищевого отравления у детей и взрослых.
Отравления примесями чужеродных химических веществ

Pixel-Shot/Shatterstock.com
В продукты питания легко могут попадать:
- применяемые в сельском хозяйстве нитраты и пестициды;
- соли тяжёлых металлов;
- пищевые добавки, в превышающих допустимые по ГОСТу дозировках;
- опасные соединения, которые в процессе производства попадают в продукты питания из оборудования или при хранении и транспортировке из упаковки.
Лекарственные отравления
Аптечка в доме, где есть маленькие дети обязательно должна находиться в недоступном для них месте! Малыши с удовольствием поедают любую таблетку, которая попадается им на пути, и уж точно не откажут себе в удовольствии съесть всю пачку. Частенько они стараются скрывать факт такого непослушания, отрицают, что употребляли какие-то медикаменты и прячут блистеры. Даже одна таблетка, содержащая действующее вещество во взрослых дозировках, может вызывать тяжёлые передозировки и/или отравления у детей.
Пищевые отравления неустановленной этиологии
Все случаи, в которых невозможно было установить причину и классифицировать пищевое отравление, попадают в эту группу. Например, люди периодически обращаются за медицинской помощью после употребления в пищу мелкой озёрной рыбы, щуки или судака, пойманных в бассейнах Балтийского побережья и водах Западной Сибири. Заболевание проявляется выраженными мышечными болями, нарушением работы почек и отказом скелетной мускулатуры (человек не может двигаться). Также могут отказать межрёберные мышцы и диафрагма, вследствие чего наступает асфиксия (удушение). Ядовитый агент до сих пор не установлен.
Причины пищевых отравлений

Justlight/Shatterstock.com
По идее, с развитием современных технологий производства продуктов питания, повышением уровня образованности населения и установлением тотального государственного санитарно-гигиенического контроля число пищевых отравлений у детей должно было сократиться. Но этого не происходит по ряду причин:
- Большинство возбудителей повсеместно распространены в окружающей среде, в том числе на коже и в носоглотке человека. Во время приготовления или подачи пищи на стол микробы попадают на продукты питания, активно размножаются на них и становятся причинами ПТИ и пищевых токсикозов.
- Высокая устойчивость возбудителей и их токсинов к воздействию различных факторов среды.
- Широкая распространённость сетей общественного питания, в которых часто нарушаются санитарно-гигиенические нормы приготовления.
- Низкий уровень гигиенического образования населения.
- Активное и неоправданное применение антибиотиков в пищевой промышленности и сельском хозяйстве.
- Глобальная химизация всех сфер деятельности человека, что приводит к немикробным пищевым отравлениям у детей.
- Ослабление естественного иммунитета ребёнка из-за несбалансированного питания, применения антибиотиков для профилактики ОРВИ и ухудшения экологической обстановки.
- Распространение домашнего консервирования. Лечо, солёные помидоры, кабачковая икра и другие закрутки могут стать источником ботулизма при нарушении стерилизации тары и процесса их приготовления.
- Нарушение личной гигиены ребёнка и окружающих его взрослых.
- Хранение продуктов в ненадлежащих температурных условиях.
Некоторые продукты питания чаще других становятся причиной пищевого отравления. Ниже представлен их список:
- сырое молоко и некипячённая вода;
- инфицированные молочные продукты (сметана, сладкие сырки, творожная масса и другие);
- яйца, сваренные всмятку, яичница с непрожаренным желтком, гоголь-моголь;
- домашние консервы;
- грибы;
- рыба и другие морепродукты;
- кондитерские изделия с кремом (пирожные, торты и другие);
- шаурма, беляши, жареные пирожки и другие блюда из уличных закусочных;
- колбасы;
- мясо птицы, свинина и говядина при недостаточной термической обработке или нарушении правил хранения;
- несезонные овощи, фрукты и ягоды (клубника, арбузы и другие);
- мёд.
Признаки отравления у ребёнка

Aleksandra Suzi/Shatterstock.com
Первые признаки пищевого отравления у детей могут появиться через 1-4 часа после приёма пищи:
- тошнота;
- однократная или многократная рвота;
- диарея;
- боль в эпигастрии (область желудка). Дошкольники иногда указывают на околопупочную область, так как ещё не могут чётко объяснить, в каком месте у них болит.
Потом постепенно будут присоединяться симптомы интоксикации:
- повышение температуры тела;
- головная боль;
- общая слабость;
- бедность кожных покровов;
- частый пульс;
- отсутствие аппетита и отказ от еды.
Важно! У детей первого года жизни пищевые отравления могут очень быстро приводить к обезвоживанию организма, поэтому ни в коем случае не пытайтесь самостоятельно лечить кроху.
Симптомы обезвоживания:
- грудничок плачет без слёз;
- отказывается от груди и воды;
- глаза запавшие с тёмными кругами;
- густая и липкая слюна;
- сухость слизистых оболочек;
- большой родничок западает;
- ребёнок вялый, постоянно находится в состоянии полудрёмы;
- ноги и руки холодные на ощупь;
- кожа сухая, кожная складка расправляется очень медленно;
- длительно отсутствует мочеиспускание. Даже если малыш пописал, моча тёмного цвета, концентрированная, с резким запахом;
- потеря сознания в тяжёлых случаях обезвоживания.
Родители, постарайтесь заподозрить обезвоживание у ребёнка ещё в лёгкой степени. Чем раньше начата адекватная регидратация, тем меньше будет негативных последствий для маленького организма. Сохраните себе таблицу и сверяйтесь с ней при пищевых отравлениях у ребёнка, проявляющихся частой рвотой и/или обильным жидким стулом.
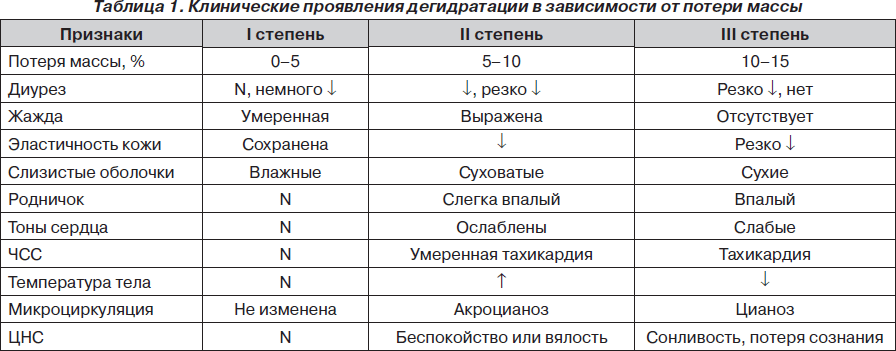
Источник: mif-ua.com
Не стоит забывать, что схожие с признаками пищевого отравления симптомы встречаются при гельминтозах. Если у малыша тошнота, расстройство стула и боли в животе повторяются с некоторой периодичностью, сопровождаются зудом в области ануса, нарушением сна и ночным энурезом, стоит провериться на энтеробиоз (острицы). Лечение пищевого отравления и избавление от паразитов проводятся совершенно разными препаратами!
Среди всех пищевых отравлений встречаются опасные для жизни. Эти болезни не всегда проявляются типичными симптомами со стороны ЖКТ и/или общей интоксикацией. Ниже представлены некоторые из них.
Сальмонеллёзная токсикоинфекция
Болезнь чаще всего встречается у детей раннего возраста. Возбудитель — условно-патогенные бактерии рода Salmonella, которые попадают в организм из продуктов питания животного происхождения. Они быстро размножаются при комнатной температуре, не изменяют вкусовых свойств пищи и её внешний вид. На продукты питания бактерии попадают от больного человека или животного.
Сальмонеллы выдерживают замораживание, но сразу же гибнут при кипячении. Они жизнеспособны в молоке и куриных яйцах около 3-х недель, в сливочном масле до 4 месяцев, в солонине и недостаточно проваренном мясе до 90 дней.
В апреле 2022 года в Европе сальмонеллёзом заболели около 60 детей после употребления сладостей бренда Kinder. Даже такие продукты, как Kinder Surprise, Kinder Mini Eggs и Kinder Schokobons, могут стать причиной болезни.
У детей раннего возраста наиболее частой является желудочно-кишечная форма (около 90% всех случаев) инфекции. Она проявляется через 10-12 часов (реже до суток) после употребления в пищу инфицированных продуктов. Начинается остро: с повышения температуры тела, тошноты, рвоты, выраженной общей слабости и болей в животе. Учащение стула обычно начинается с первого дня, но наиболее выражен диарейный синдром на второй-третий день от начала заболевания.
Испражнения обильные, водянистые, пенистые, зловонные, с зеленью (типа «болотной тины»). При тяжёлом поражении кишечника в стуле появляются примесь слизи и прожилки крови. При среднетяжёлом течении болезни ребёнок испражняется 7-10 раз в сутки, при тяжёлом — до 20 и более. Кожа ребёнка бледная, конечности холодные, слизистые оболочки сухие, язык покрыт густым белым налётом, снижается артериальное давление, изменяется частота пульса. У детей раннего возраста могут начаться судороги.
Выздоровление наступает через 3-7 дней при лёгкой форме, через 10-14 дней при среднетяжелом течении и через 2-3 недели при тяжёлом. У детей раннего возраста заболевание часто сопровождается формированием осложнений: ферментопатии, дисбактериоз кишечника, пневмонии, отиты, анемии, инфекции мочевыводящих путей и другие.
Ботулизм

Viktor Kochetkov/Shatterstock.com
Этот тяжёлый пищевой токсикоз вызывает накопленный в пищевых продуктах экзотоксин, который продуцируют бактерии рода Клостридии. Ботулотоксин является одним из наиболее сильных органических ядов, устойчивых ко многим физическим и химическим факторам. Заражение происходит при употреблении в пищу поражённых колбасных изделий, мясных, овощных, грибных и рыбных консервов. У детей грудного возраста причиной заболевания могут быть молочные продукты, мёд, соки и различные пюре. Также не исключен контактно-бытовой путь инфицирования.
Инкубационный период при ботулизме может длиться от нескольких часов до 14 дней (чаще всего 12-24 часа). Заболевание начинается внезапно, ребёнок предъявляет жалобы на нарушение зрения и сухость во рту, отказывается от любой активности из-за выраженной мышечной слабости. Параллельно появляются тошнота, рвота, боли в животе, метеоризм, запор, реже диарея. Симптоматика болезни нарастает очень быстро. Вслед за нарушениями пищеварения или параллельно с ними возникают:
- боль и чувство сдавления в горле;
- затруднение глотания, попёрхивания во время еды и питья;
- гнусавость и осиплость голоса, неразборчивая речь;
- двоение в глазах;
- косоглазие;
- опущение верхних век обоих глаз.
Ботулизм у грудных детей начинается с вялости, раздражительности, слабого сосания или отказа от груди, задержки стула, рвоты. Затем возникают косоглазие, хриплый плач, попёрхивание, снижается тонус всех мышц. У грудничков очень быстро развивается пневмония.
Выздоровление наступает через 3-12 недель. Летальность от ботулизма у детей первого года жизни достигает 20%.
Оказать адекватную медицинскую помощь ребёнку, который болеет сальмонеллёзом или ботулизмом может только врач в условиях стационара. Родители, ни в коем случае не откладывайте посещение специалиста при появлении характерных для этих заболеваний симптомов.
Лечение

Aleksandra Suzi/Shatterstock.com
Большинство пищевых отравлений у детей проходят в лёгкой форме, из-за чего родители редко обращаются за медицинской помощью к специалистам и пытаются самостоятельно помочь ребёнку всеми известными им методами.
Обратите внимание, что некоторые «бабушкины советы» могут сильно навредить! Кристаллики перманганата калия, например, если до конца не растворятся в воде, вызывают химический ожог слизистой оболочки пищеварительных путей. Врачи советуют отказаться от использования раствора марганцовки для промывания желудка.
Первая помощь при пищевом отравлении
В случае любого пищевого отравления проконсультируйтесь со своим лечащим врачом (хотя бы по телефону или видеосвязи). Каждый организм индивидуален и специалист, который наблюдает вашего малыша с самого рождения, посоветует наиболее эффективные и безопасные для ребёнка препараты, способы и методы справиться с отравлением. В случаях, когда нет возможности связаться с вашим врачом или получить консультацию у другого доктора, можете воспользоваться описанными ниже советами по первой помощи при пищевых отравлениях.
Промыть желудок
Промывание желудка будет эффективным, если с момента последнего приёма пищи прошло не более 2 часов. Дайте ребёнку выпить несколько стаканов воды комнатной температуры, затем переводите ребёнка в сидячее положение, просите его открыть рот и надавливайте 1-2 пальцами на корень языка, чтобы вызвать рвоту.
Искусственно вызывать рвоту категорически нельзя:
- У детей первых месяцев жизни.
- При нарушении сознания.
- Если отравление вызвано кислотами, щелочами и другими раздражающими веществами.
- Когда родители или другие взрослые, которые находятся рядом с ребёнком, не могут адекватно оценить сложность ситуации и/или могут нанести вред малышу.
Дать сорбенты
После промывания желудка и при условии отсутствия рвоты ребёнку нужно дать сорбенты в соответствующих возрасту дозировках. Активированный уголь, Энтеросгель, Смекта или любой другой препарат на ваше усмотрение. Если после приёма сорбента ребёнок вырвал, повторно даём ему ту же дозу лекарства через некоторое время. Не бойтесь передозировать активированный уголь, этот препарат даже в самых больших дозах только полезен при пищевом отравлении.
Соблюдать диету

Oksana Kuzmina/Shatterstock.com
Не кормите ребёнка до стабилизации его самочувствия. Пища может спровоцировать повторную рвоту и только ухудшит состояние малыша в остром периоде болезни. Восстанавливать питание нужно будет постепенно после выздоровления, в течение 7-14 дней следует придерживаться щадящей диеты.
Не забывать про обильное питьё
Обязательно восстанавливайте водно-солевой баланс в организме и предупреждайте обезвоживание. Отпаивать детей при пищевых отравлениях можно аптечными солевыми растворами (Регидрон, Адиарин, Humana Elektrolyt и другие), отваром шиповника или минеральной водой без газа. В ответ на большой объём выпитой жидкости у ребёнка может открыться рвота, поэтому предлагайте ему пить по чуть-чуть (1-2 чайные ложки) каждые 5-10 минут.
Для регидратации детей до 3 лет можно использовать шприц, который идёт в комплекте с Нурофеном или подобный ему. С помощью шкалы на шприце легко контролировать количество выпитой ребёнком жидкости.
Обратиться к врачу в случае необходимости
Постоянно контролируйте состояние ребёнка, общайтесь с ним, наблюдайте за его дыханием. Обязательно обратиться за медицинской помощью нужно если:
- Кроме диареи, тошноты и рвоты есть повышение температуры тела.
- Самостоятельно не справляетесь с пищевым отравлением в течение 24 часов (максимум до двух суток).
- Нарушение пищеварения возникло у ребёнка младше 3 лет.
- Симптомы появились у нескольких членов семьи.
- Пищевое отравление сочетается с кожной сыпью, желтухой или анурией (отсутствием мочи).
- Невозможно самостоятельно проводить регидратационную терапию: ребёнок отказывается пить, из-за рвоты вся выпитая жидкость сразу же выводится или вы отметили появление симптомов обезвоживания.
Вызвать бригаду скорой помощи или самостоятельно незамедлительно обратиться в больницу нужно если отравление наступило после употребления блюда, в котором были грибы; в кале или рвотных массах есть примесь крови; у малыша начало двоиться в глазах, нарушена речь и глотание (симптомы ботулизма).
Когда ребёнок отравился, организм включает защитные механизмы, направленные на выведение яда. В случаях пищевых отравлений — это рвота и диарея, которые могут повторяться несколько раз подряд. Родители, не нужно сразу же проводить симптоматическое лечение этих двух состояний! Дайте возможность пищеварительной системе ребёнка избавиться от бактериальных агентов и ядов. Начинать терапию следует когда рвота или диарея повторяются более 3-х раз и носят изнуряющий характер.
Как остановить рвоту у ребенка?

adriaticfoto/Shatterstock.com
У грудничков можно применять воду с лимоном, отвар укропа, чай с мятой или нейтральные лекарственные средства (Мотилиум, Энтеросгель, Но-спазм, Пепидол и другие).
Унять рвоту у детей в возрасте старше 2 лет помогут Церукал, Домперидон, Линекс, Маалокс и другие лекарственные средства. Они продаются в форме жевательных пластинок, капсул, таблеток, порошков или растворов для инъекций. Применяются в соответствующих возрасту дозировках.
Справиться с тошнотой и рвотой в лёгких случаях можно с помощью натуральных растительных препаратов. Мятные таблетки применяются у детей в любом возрасте, главное, чтобы малыш мог рассасывать их под языком. В возрастной группе старше 12 лет эффективными будут Авиоплант, Хофитол и капсулы «Желудочный доктор».
Как остановить диарею?
Чаще всего диарея купируется самостоятельно после того, как из организма выйдет возбудитель или яд. Родители ускорят этот процесс, если будут правильно отпаивать ребёнка и сразу же дадут ему сорбенты: у детей старше 1 года разрешён Энтеросгель; после 6 лет — Лоперамид, Имодиум; старше 12 лет — Смекта, Неосмектин и другие.
«Вторая помощь» в стационаре

Photographee.eu/Shatterstock.com
Пищевое отравление у ребёнка различными химическими веществами, грибами, ядовитыми растениями и тканями животных лечится только в условиях стационара. В больнице малыша осматривают педиатр, детский хирург, инфекционист и другие узкие специалисты. После установления причины отравления или обнаружения микроорганизмов, которые стали причиной ПТИ или токсикоза, лечащий врач сможет назначить специфическое лечение. Например, нейтрализация некоторых ядовитых веществ требует немедленного введения антидота.
Врачи могут назначить дополнительные методы исследования:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- УЗИ печени и почек;
- бактериологическое исследование промывных вод желудка или остатков пищи и другие.
В комплекс лечебных мероприятий входят зондовое промывание желудка, парентеральная регидратация (восстановление водного и электролитного баланса различными растворами для внутривенного введения), назначение энтеросорбентов или гемодиализ при отравлении ядами и лекарствами, проведение реанимационных мероприятий при нарушении дыхания и сердцебиения.
Диета при пищевых отравлениях
В остром периоде пищевого отравления специалисты советуют отказаться от приёма пищи на ближайшие 12-24 часа (в зависимости от состояния ребёнка и течения заболевания). После прекращения рвоты ребёнку постепенно вводить жидкие каши, слизистые супы, сухари, компоты, кефир и другие нетяжёлые продукты.
Категорически запрещено давать ребёнку:
- цельное молоко;
- сдобную выпечку;
- чёрный и свежий белый хлеб;
- колбасы и копчёности;
- газированные напитки;
- шоколад и другие сладости;
- макаронные изделия;
- бобовые;
- пшеничную и перловую кашу;
- некоторые овощи (помидоры, капуста, огурцы);
- чипсы, сухарики, солёные орешки и другие подобные продукты.
Что есть после пищевого отравления?
Диету необходимо соблюдать в течение 2 недель. Главное её правило — все продукты свежие, тщательно термически обработанные и измельчённые. В первые дни после пищевого отравления можно кормить ребёнка рисовой или гречневой кашей, приготовленной на смеси из равного количества воды и молока; слизистыми супами; сухариками из белого хлеба и галетным печеньем. Через 2-3 дня начинайте вводить овощное пюре и кисломолочные продукты (детский творог, йогурт без добавок или кефир), постепенно добавляйте в рацион суфле из мяса, рыбы.
Профилактика пищевых отравлений

Yuganov Konstantin/Shatterstock.com
- Тщательно мойте руки перед приготовлением пищи и подачей её на стол.
- Соблюдайте правила хранения готовых блюд и продуктов.
- Длительно кипятите молоко, проваривайте мясо и готовьте яйца вкрутую.
- Внимательно относитесь к консервам, не употребляйте их в пищу при наличии повреждений упаковки или её вздутии.
- Откажитесь от покупки сомнительных продуктов на стихийных рынках.
- Проверяйте сроки годности продуктов в магазине и не храните их дольше, чем указано на упаковке.
- В жаркое время года готовьте пищу на один раз, не запасайтесь ею впрок.
- Исключайте возможность контакта ребёнка с ядовитыми растениями (не высаживайте их около дома и тщательно следите за ребёнком на улице).
- Проводите воспитательную и разъяснительную работу с ребёнком: покажите ему, как выглядят опасные растения и грибы, постарайтесь доступно рассказать о последствиях их употребления.
- Тщательно мойте все овощи, фрукты, ягоды и зелень кипячёной водой.
- Обучайте ребёнка с самого детства правилам личной гигиены.
- Не вводите в рацион питания грибные блюда до достижения подросткового возраста.
- Лекарственные средства и химические вещества обязательно убирайте в недоступные для детей места.
Пищевое отравление у ребенка — это одно из немногих заболеваний, с которым сталкиваются абсолютно все родители. Лёгкие формы лечатся дома. Если ребёнок тяжело переносит болезнь, у него появляются симптомы, характерные для сальмонеллёза или ботулизма, то обязательно нужно лечение в условиях стационара.
Источник фото обложки: Krakenimages.com/Shatterstock.com
